На каждом этапе развития общества появляются заболевания, обусловленные технологическим прогрессом и изменившейся экологией окружающей среды. К подобным заболеваниям относится и аномальная сухость глаза, которая обозначается как синдром "сухого глаза" или ксероз - высыхание. Под этими терминами понимают комплекс признаков высыхания поверхности глазного яблока вследствие длительного нарушения продукции слезы или её повышенной испаряемости.
Сегодня такое явление можно встретить практически у каждого 2-го пациента, впервые обратившегося к глазному врачу. Это связано со многими обстоятельствами. Например, широким внедрением компьютерного оборудования, кондиционеров и тепловентиляторов, частым использованием контактных линз, развитием лазерной коррекции зрения и др. Важный вклад в распространённость синдрома «сухого глаза» вносит систематическое применение медикаментов самой различной направленности. Некоторые общие заболевания также сопровождаются рассматриваемой глазной патологией.
Сухость глаз может мешать нормальному выполнению некоторых видов деятельности, таких как работа за компьютером или длительное чтение. Повышается чувствительность к сухому воздуху, в целом снижается работоспособность. Меняется даже качество жизни таких людей. Далее мы подробнее на этом остановимся, а пока поговорим о том, как и чем защищена поверхность глаза.
Веки, конечно, здесь играют огромную роль, но гораздо чаще при раскрытой глазной щели защищать глаз приходится только так называемой слёзной плёнке. В норме слёзная плёнка должна полностью и надёжно покрывать поверхность глазного яблока. Она исполняет роль естественной смазки между веками и глазом, а также осуществляет очистку поверхности от мельчайших инородных частиц, защищает от болезнетворных микроорганизмов, сглаживает неровности поверхности, участвует в питании роговой оболочки. В структурном отношении слёзная плёнка неоднородна и включает в себя следующие слои: муциновый, который непосредственно примыкает к роговице и конъюнктиве, а также водный и липидный слои.

Муцин продуцируют специальные клетки слизистой оболочки. Этот слой довольно тонкий и его основная функция заключается в формировании тесной связи с поверхностью глаза для удержания на ней всей слёзной плёнки, т.е. выполняет функцию клея. Второй, водный слой – продукт секреции слёзных желез. Он составляет большую часть поперечного среза слёзной плёнки и состоит из растворимых в воде электролитов и различных органических веществ. Этот слой непрерывно обновляется, обеспечивая как доставку к роговице и конъюнктиве питательных веществ, так и удаление конечных продуктов обмена.
Снаружи водный слой слёзной плёнки покрыт тонким липидным слоем. Составляющие его жироподобные вещества выделяются специальными сальными (мейбомиевыми) железами. Липидная часть слёзной плёнки препятствует чрезмерному испарению водяного слоя, а также уменьшает теплоотдачу с поверхности глаза. Продукция всех компонентов слезы осуществляется непрерывно, благодаря чему обеспечивается её стабильное положение на поверхности глаза. Нарушение одного из этих процессов служит причиной развития болезненных изменений, формирующих клиническую картину синдрома «сухого глаза».
К причинам снижения слёзопродукции относятся нарушение иннервации основной слёзной железы при парезе лицевого нерва, дисфункции слёзной железы после перенесённого её воспаления, фармакологическое угнетение секреции слезы в результате длительного применения таких препаратов, как:
- средства, снижающие артериальное давление (конкор, атенолол, адельфан);
- спазмолитик (атропин);
- салицилаты (аспирин);
- антиаллергические средства (димедрол);
- антидепрессанты (амитриптиллин);
- контрацептивные препараты (клайра, хлое);
- противорвотные средства (церукал);
- «малые» транквилизаторы (элениум);
У 5-7% пациентов возникают жалобы на сухость в глазу при использовании некоторых глазных капель, например, дексаметазона и тимолола.
Дефицит муцинового слоя слёзной плёнки часто развивается при климаксе у женщин, на почве выраженного недостатка в организме витамина А и в результате ряда других системных заболеваний организма, таких как:
- ревматоидный артрит;
- склеродермия;
- хронический гепатит;
- сахарный диабет;
- болезни щитовидной железы;
- болезни кожи (атопический и нейродермит, себорейный дерматит);
- при проведении химио или лучевой терапии и др.
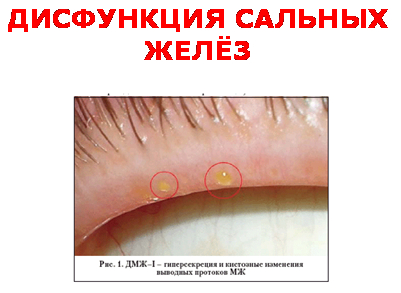
Недостаток липидного слоя может быть следствием как резкого сужения выводных протоков, кистозных изменений сальных желёз, так и изменения состава секрета этих желёз при хроническом блефарите (на рисунке - секрет жёлтого цвета вместо прозрачного).
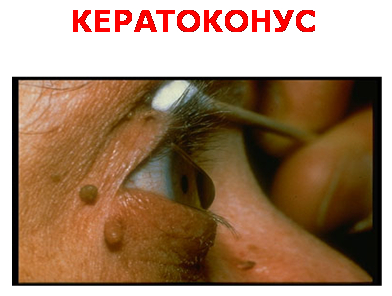
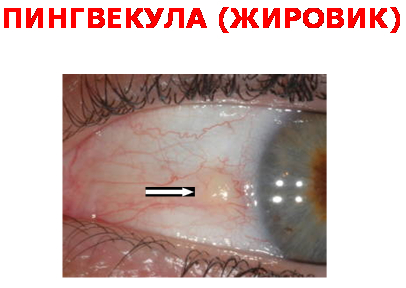
Причинами повышенного испарения слёзной плёнки служат несмыкание век различного происхождения (рубцовое укорочение век; паралич лицевого нерва; выпячивание глазного яблока при болезни щитовидной железы и др.), а также неполное взаимное соответствие формы соприкасающихся передней поверхности роговицы и задней поверхности век при рубцах роговицы и конъюнктивы; при кератоконусе , жировиках слизистой оболочки, после эксимер - лазерной коррекции зрения и др.).
Большое значение имеет отрицательное воздействие на слёзную плёнку контактных линз, сухого и кондиционированного воздуха, задымлённости, применение глазных капель с токсичными консервантами (Обратите внимание - ВИГАМОКС представитель последнего поколения антибиотиков, используемых в офтальмологии для наиболее эффективного лечения сложных форм бактериальных заболеваний глаз, к тому же производится без консервантов!).
В последние годы всё большую актуальность приобретает глазной офисный или компьютерный синдром», возникающий у людей любого возраста в результате систематического воздействия кондиционированного воздуха, электромагнитных излучений от офисной аппаратуры и других подобных причин. Большое значение при этом имеет относительно редкое мигание, свойственное людям, напряжённо работающим за компьютером или при вождении автомобиля в сложных городских условиях.
Какие же признаки характерны для синдрома «сухого глаза»? Начнём с самых выраженных - они служат безусловным свидетельством особо тяжёлой формы этого состояния:
- нитчатый кератит;
- ксеротическая язва роговицы.
Нитчатый кератит - образование на роговице множественных эпителиальных разрастаний в виде нитей. Свободный конец такой нити смещается по роговице при мигании и раздражает глаз, что сопровождается светобоязнью, рефлекторным смыканием век. На месте оторвавшихся нитей образуются эрозии, которые самостоятельно эпителизируются в течение 2-3 суток.

Ксеротическая язва роговицы - образование дефекта роговицы с захватом её глубоких слоёв и тенденцией к дальнейшему углублению вплоть до перфорации. Язва почти всегда локализуется в пределах открытой глазной щели. Течение заболевания затяжное, с медленным прогрессированием, несмотря на активную терапию. Часто приходится прибегать к оперативному лечению - покрытию изъязвленного участка роговицы каким-либо биологическим материалом.
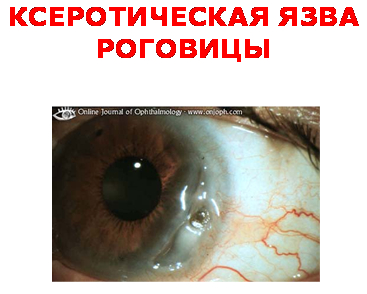
Рассмотренные признаки встречаются относительно редко. Гораздо чаще при этом заболевании можно обнаружить так называемые микропризнаки аномального высыхания (фактически это жалобы пациента). Они достаточно разнообразны:
- плохая переносимость ветра, дыма, кондиционированного воздуха (даже в первые минуты при входе в офисное помещение) и т.п.;
- ощущение сухости в глазу;
- чувство инородного тела;
- ощущение жжения и рези в глазу, вплоть до болевых ощущений особенно при закапывании глазных капель;
- ухудшение зрительной работоспособности к вечеру;
- светобоязнь;
- слёзотечение в качестве компенсаторного увеличения слёзопродукции, свойственного лёгкой форме процесса.
Зачастую эти жалобы становятся причиной стойких зрительных расстройств и даже смены пациентом профессии.
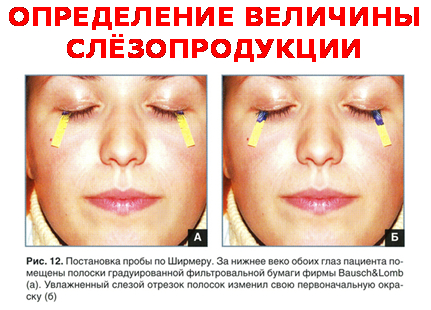
Обследование базируется на традиционных клинических методах и в особых (сомнительных) случаях дополняется специальными функциональными пробами. Например, величину слёзопродукции определяют методом Ширмера с помощью тонкой полоски фильтровальной бумаги. Полоску помещают одним концом за нижнее веко исследуемого глаза и через 5 мин оценивают длину смоченной слезой части полоски. В норме смачивается не менее 15 мм.
Стабильность слёзной плёнки по времени её разрыва определяют с помощью пробы Норна. После закапывания флюоресцеина наблюдают в синем свете окрашенную поверхность и отмечают время появления тёмных пятен (это и есть разрыв слёзной плёнки). Между последним миганием и появлением первого тёмного пятна должно в норме пройти 10 секунд и более. Уменьшение этого времени особенно характерно для повышенной испаряемости слезы при нарушении липидного слоя.

Замещение дефицита слёзной жидкости и стабилизация слёзной пленки являются основными направлениями лечения больных с синдромом «сухого глаза». На практике оно включает в себя использование искусственных заменителей слезы в виде глазных капель и создание условий для уменьшения оттока слёзной жидкости из конъюнктивальной полости. Итак, первый этап лечения – слёзозаместительная терапия с использованием капель, различающихся вязкостью и химическим составом. В этом качестве широко используется линейка препаратов СИСТЕЙН (СИСТЕЙН УЛЬТРА, СИСТЕЙН ГЕЛЬ, СИСТЕЙН БАЛАНС), которые обычно закапываются 3-4 раза на протяжении дня. Глазные капли Систейн ультра предназначены для пациентов с дефицитом водного и муцинового компонентов слёзной плёнки. Подчеркнём отличительную особенность этих капель - вещества, входящие в их состав, взаимодействуя между собой, образуют «интеллектуальную» полимерную систему, которая может менять свою консистенцию от жидкости с малой вязкостью до геля. После инстилляции Систейн ультра адаптируется к особенностям слезы конкретного человека и создаёт на поверхности глаза необходимую консистенцию препарата. Это обстоятельство позволяет использовать препарат на любой стадии развития синдрома «сухого глаза». В упаковке Cистейн ультра остаётся жидким, что облегчает дозирование. Может быть применён во время ношения контактных линз.
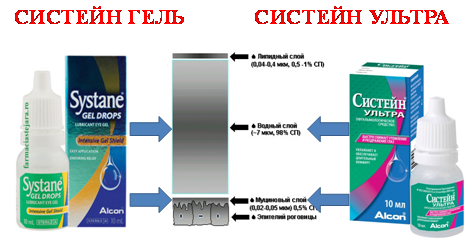
Систейн Гель более густой консистенции, что обеспечивает продолжительный эффект. По мнению большинства пациентов он удобен для ночного применения. Используется преимущественно у лиц с более выраженными проявлениями синдрома «сухого глаза». Но эти капли нельзя закапывать на контактные линзы – их используют до надевания и после снятия контактных линз.
Глазные капли СИСТЕЙН БАЛАНС специально разработаны для пациентов с дисфункцией сальных (мейбомиевых) желёз. СИСТЕЙН БАЛАНС, готовящийся на масляной основе, пломбирует повреждённые участки в липидном слое и удерживает увлажняющие компоненты (функция пломбы).

Применение капель целесообразно сочетать с ежедневной гигиеной век (массаж, использование гипоаллергенного блефагеля и др.). При ношения контактных линз указанный препарат желательно закапывать до одевания и после снятия линзы. Дополнительным удобством является то, что все эти капли можно долго хранить при комнатной температуре и использовать после вскрытия флакона (систейн баланс и систейн ультра - 6 мес., систейн гель – до 3 мес.). Каждое из названных средств имеет свою «нишу» в лечении больных с рассматриваемым заболеванием. Выбор конкретного препарата осуществляют, в том числе ориентируясь на индивидуальную переносимость препарата. Следующий этап – (хирургические способы закрытия путей оттока из глаза слёзной жидкости) используют при неэффективности медикаментозной терапии либо при потребности в чрезмерно частом закапывании «искусственной слезы». Таким приёмом создаётся механическая задержка слёзной жидкости в конъюнктивальном мешке в надежде тем самым покрыть её недостаток. Наиболее доступным способом закрытия слёзоотводящих путей служит их закупорка с помощью специальных силиконовых пробочек.
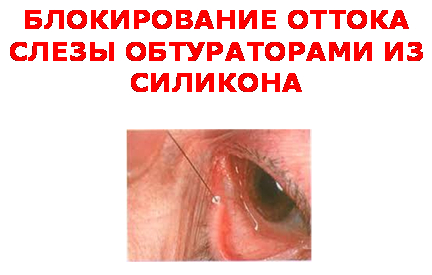
Предварительно нужно убедиться в клиническом эффекте временного закрытия слёзных канальцев с помощью рассасывающегося коллагена. Если после такого перекрытия оттока слезы по слёзным канальцам признаки высыхания глазной поверхности уменьшаются, то постоянное блокирование слёзоотводящих путей целесообразно.
Определённое значение имеет и соблюдение диеты, богатой витамином А. Он содержится в сливочном масле, яичном желтке, печени (особенно рыб и морских животных), моркови, сладком перце, облепихе, шиповнике, зелёном луке, петрушке, щавеле и др.

Своевременное назначение адекватного лечения позволяет существенно уменьшить выраженность клинических признаков синдрома «сухого глаза», избежать серьёзных осложнений, ведущих к значительному снижению зрительных функций.
Надеемся, что представленный материал помог Вам найти ответы на интересующие Вас вопросы.
Желаем Вам хорошего зрения на долгие времена!
Врач-офтальмолог, к.м.н., доцент, Логинов Геннадий Николаевич
